رادیوگرافی
رادیوگرافی [1] پیشرفت عظیمی از زمان کشف پرتوی ایکس توسط ویلهلم رونتگن [2] در سال 1895 کرده است. امروزه مراکز رادیولوژی یک بخش جداییناپذیر از هر بیمارستان و مرکز اورژانس به حساب میآیند.
اتاق رادیولوژی شامل تعدادی تجهیزات برای تولید پرتوی ایکس و گرفتن تصویر است. تیوب و محفظه تیوب [3]، ژنراتور، ابزار فیلترینگ پرتو و کولیماتورها [4]، تخت برای بیمار و یا نگهدارنده برای شی مورد نظر به همراه یک گیرنده تصویر تجهیزات موجود در یک اتاق تصویربرداری هستند. تیوب مولد پرتوی ایکس است. این تیوب از بخشهای مختلفی ساخته شده است که آند و کاتد مهمترین قسمتهای آن به حساب میآیند. کاتد منشا الکترونهایی است که برای بمباران آند، که یک هدف فلزی است، استفاده میشوند. پس از برخورد الکترونها با آند، پرتوی ایکس تولید میشود. محفظه تیوب باعث حفاظت از محتویات محفظه و خنک سازی آنها میشود. زمانی که پرتوی ایکس از مواد مختلف عبور میکند، بخشی از پرتو تضعیف [5] میشود و باعث تغییر در شکل طیف پرتو میشود. بخشی از فیلتراسیون ذاتی [6] است و زمانی که پرتو در حال عبور از آند و یا حفظه تیوب است اتفاق میافتد. اما بخشی از فیلتراسیون نیز به دلیل فیلترهای اضافه شده به سیستم روی میدهد و باعث حذف پرتوهای کم انرژی از طیف میشود. این امر باعث یکنواختی بیشتر پرتو میشود و دز بیمار و کنتراست تصویر را بهبود میبخشد. در نهایت ابعاد و شکل طیف توسط کولیماتورها تنظیم میشود و طیف پرتوی ایکس سر دستگاه را ترک میکند.
پرتوی خروجی سپس وارد شی مورد تصویربرداری میشود و حین عبور از آن بخشی از انرژی خود را در اثر تضعیف از دست میدهد. تضعیف پرتوی ایکس در اثر برهمکنش پرتوها با ساختارهای اتمی سازنده ماده یا بافت ایجاد میشود. از آنجا که مواد مختلف ساختار شیمیایی متفاوتی دارند، تضعیف ایجاد شده توسط آنها نیز متفاوت است. این تفاوت در تصویربرداری بسیار مهم است. پرتوی باقی مانده پس از خروج از ماده در نهایت به ابزار ثبت تصویر میرسد و تصویر ساخته میشود.
در رادیولوژی قدیمی که به آن رادیولوژی فیلم و صفحه [7] نیز گفته میشود، پرتوی ایکس به شی مورد نظر تابیده میشد و همانطور که گفته شد بخشی از پرتو در ماده جذب شده و دسته پرتو یکنواخت دچار تغییر میشد. این تغییرات همانند عکاسی سنتی روی فیلم رادیوگرافی [8] ثبت شده و تصویر پنهان تشکیل میشد. فیلم تابش دیده در نهایت تحت فرایند ظهور و ثبوت ظاهر میشد. در سیستم فیلم و صفحه، فیلم محل گرفتن، نمایش و ذخیرهسازی تصویر بود.
نسل جدید سیستمهای رادیوگرافی، رادیوگرافی دیجیتال [9] نامیده میشوند. در این سیستمها از همان ساختار ژنراتور، تیوب و ابزار محیطی استفاده میشود. تنها تفاوت عمده این نسل با نسل قبلی در سختافزار مورد استفاده برای تهیه تصویر است. این باعث میشود تا سیستمهای دیجیتال بتوانند در مراکزی که از نسلهای قدیمی استفاده میکنند نیز نصب شود.
در نسلهای جدید رادیوگرافی، فیلمها و نیاز به ظهور و ثبوت دستی آنها حذف شده است. رادیولوژی دیجیتال بر اساس گیرنده تصویر مورد استفاده در آن به چند زیرگروه تقسیم میشود. نسل اول رادیولوژی دیجیتال به نام رادیولوژی کامپیوتری [10] شناخته میشود. در این نسل هر یک از اعمال تهیه تا ذخیره تصویر به یک محیط جداگانه منتقل شده است. صفحات فسفر تحریک پذیر با نور [11] در گیرندههای رادیوگرافی کامپیوتری استفاده شدهاند. این صفحات با یک لایه نازک از هالیدهای باریم [12] به جای هالیدهای نقره [13] مورد استفاده در فیلم رادیوگرافی پوشانده شدهاند. پس از تابش، صفحات فسفر توسط یک لیزر اسکن میشوند و جریان الکتریکی کوچکی تولید میشود. این جریان الکتریکی سپس دیجیتالیزه [14] شده و تصویر را تولید میکند. در مرحله بعد میتوان تصاویر را با استفاده از پرینترهای لیزری چاپ کرد و یا روی مانیتورها نمایش داد. نهایتا نیز تصاویر در سیستم پکس ذخیره میشوند تا بتوان بعدا به آنها دسترسی داشت.
در نسل بعدی، فلت پنلها [15] مورد استفاده قرار گرفتهاند. دتکتورهای فلت پنل به دو گروه مستقیم [16] و غیرمستقیم [17] تقسیم میشوند. فلت پنلهای غیرمستقیم از یک صفحه تشدید کننده نور که در مجاورت یک فلت پنل از جنس سیلیکون آمورفوس [18] که نقش دتکتور نور را بازی میکند، قرار گرفتهاند، استفاده میکنند. این در حالی است که در فلت پنلهای مستقیم از دتکتورهای سلنیومی [19] استفاده میشود و پرتوی ایکس مستقیما به سیگنال الکتریکی تبدیل میشود. از این رو به تصویربرداری با استفاده از فلت پنلهای مستقیم، رادیولوژی دیجیتال مستقیم [20] نیز گفته میشود. این تبدیل مستقیم بالاترین رزولوشن فضایی موجود را به دست میدهد.
مزیت عمده رادیولوژی دیجیتال نسبت به نسلهای قبلی فراهم کردن امکان اعمال تغییرات دیجیتال تصاویر گرفته شده است. این تغییرات شامل نمایش تصاویر در بهترین شرایط ممکن، تغییر کنتراست و روشنایی تصویر، بزرگنمایی و چرخش تصویر و... میشوند. همچنین لازم به ذکر است که در تصویربرداری دیجیتال، به ویژه رادیولوژی دیجیتال مستقیم، تهیه، نمایش و ذخیره تصاویر بسیار سریعتر انجام میشوند.
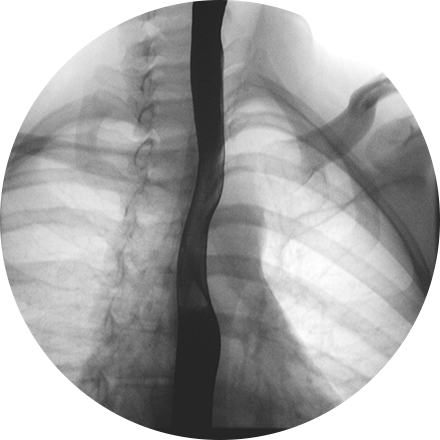
 بیمار روی تخت رادیوگرافی دراز کشیده است.
بیمار روی تخت رادیوگرافی دراز کشیده است.
ماموگرافی
ماموگرافی [21] یک تکنیک تخصصی در رادیولوژی است که به تصویربرداری از بافت برست [22] با استفاده از پرتوی ایکس میپردازد. این تکنیک نقش مهمی در شناسایی و تشخیص بیماریهای برست، به ویژه سرطان دارد. دستگاه ماموگرافی یک دستگاه رادیولوژی مخصوص برای تصویر برداری برست است. این دستگاه پرتو را به ناحیه برست متمرکز میکند همچنین دستگاه توانایی ثابت نگه داشتن و کمپرس کردن بافت برست را نیز دارد. این ویژگی باعث میشود تا برست حین تصویربرداری حرکت نکند و بتوان از زوایای مختلف از آن تصویربرداری کرد. علاوه بر این، دستگاههای ماموگرافی از پرتو با انرژی کمتری استفاده میکنند که باعث برجستهتر شدن تفاوت در تضعیف بافت نرمال و سرطانی میشود. این دستگاهها همچنین از فوکال اسپات [23] کوچکتری استفاده میکنند که باعث بهبود رزولوشن فضایی آنها میشود. دز رسیده به بیمار در این روش تصویربرداری در حداقل مقدار ممکن نگه داشته میشود تا هر گونه ریسک حاصل از پرتودهی به حداقل برسد.

ماموگرافی CC سمت راست
منابع:
- Mattoon JS. Digital radiography. Veterinary and Comparative Orthopaedics and Traumatology. 2006;19(03):123-32.
- Bansal GJ. Digital radiography. A comparison with modern conventional imaging. Postgraduate medical journal. 2006 Jul 1;82(969):425-8.
- Korner M, Weber CH, Wirth S, Pfeifer KJ, Reiser MF, Treitl M. Advances in digital radiography: physical principles and system overview. Radiographics. 2007 May;27(3):675-86.
- Nadrljanski M,Bell D, El-Feky M, et al. X-rays. Reference article, Radiopaedia.org (Accessed on 13 Mar 2023) https://doi.org/10.53347/rID-9034
- Khiyani N, Singh V. X-ray Image Production Equipment Operation. [Updated 2022 Nov 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK564423/
- Gaillard F, Murphy A, Jones J, et al. Mammography. Reference article, Radiopaedia.org (Accessed on 11 Apr 2023) https://doi.org/10.53347/rID-1644
- Hiumin Wu PhD, 2020, X-ray Imaging: Mammography, 11/4/2023, { https://radiologykey.com/x-ray-imaging-mammography/ }
فلوئوروسکوپی
فلوئوروسکوپی [24] یک مدالیته تصویربرداری بر پایه پرتوی ایکس است که امکان مشاهده ساختار داخلی یک شی با رزولوشن زمانی بالا را فراهم میسازد. در زمان کوتاهی پس از ساخت اولین تیوب پرتوی ایکس، فلوئوروسکوپی ساخته شد و در پزشکی و صنعت مورد استفاده قرار گرفت. دستگاههای فلوئوروسکوپی میتوانند ثابت یا متحرک باشند و به محل مورد نیاز برده شوند. برای مثال، فلوئوروسکوپی متحرک که به آن C-arm گفته میشود، یک عضو جداییناپذیر از جراحیهای ارتوپدی است. این تکنولوژی به جراح امکان ردیابی استخوانها و ابزار جراحی را در دو مد ضربانی [25] و مداوم [26] میدهد.
یک نمونه تصویر فلوئوروسکوپی
آنژیوگرافی، که بررسی در لحظه سیستم عروقی است، نیز تحت هدایت فلوئوروسکوپی انجام میشود.
یک دستگاه فلوئوروسکوپی شامل قسمتهای مختلفی است. بسیاری از این قسمتها شباهت بالایی به یک دستگاه رادیولوژی دارند. ژنراتور و تیوب پرتوی ایکس، تخت بیمار، تشدید کننده تصویر [27] و توزیع کننده نوری [28] بخشهای اصلی و ثابت هستند. تشدید کننده تصویر قلب تپنده یک دستگاه فلوئوروسکوپی است و وظیفه تبدیل پرتوی ایکس به تصویر اپتیکال را برعهده دارد. توزیع کننده نوری، همانطور که از نامش پیداست، وظیفه توزیع تصویر نوری تولید شده توسط تشدید کننده نوری بین رنج وسیعی از ابزارها مثل دوربین ویدیویی، دوربینهای اسپات-فیلم [29]، ابزارهای نمایش و ثبت تصویر و یا یک کامپیوتر را بر عهده دارد. زمانی که مقصد یک کامپیوتر باشد، پروسه تصویربرداری، فلوئوروسکوپی دیجیتال نامیده میشود.
بر اساس محل تیوب و تشدید کننده تصویر، دستگاه فلوئوروسکوپی به چهار زیر مجموعه تقسیم میشود.
- تیوب زیر تخت به همراه تشدید کننده تصویر که از سقف آویزان است. این نوع پرکاربردترین مدل است.
- تشدید کننده تصویر زیر تخت و تیوب بالای سر
- ساختار C-arm که میتواند از سقف آویزان باشد یا روی زمین نصب شود.
- C-arm متحرک، که معمولا در اتاقهای جراحی مورد استفاده قرار میگیرد.
 یک نمونه دستگاه فلوئوروسکوپی
یک نمونه دستگاه فلوئوروسکوپی
با وجود اینکه فلوئوروسکوپی کاربردهای بسیاری در ارتوپدی و آنژیوگرافی دارد، با محدودیتهایی نیز مواجه است. از این محدودیتها میتوان به تابش بالا برای بیمار و جراح در عین نیاز به حرکت و پوزیشندهی دستگاه برای گرفتن تصاویر از زوایای مختلف اشاره کرد.
پیشرفتهای اخیر این محدودیتها را هدف گرفته اند و تلاش کردهاند تا با ترکیب فلوئوروسکوپی و تکنولوژیهای کامپیوتری، دستگاههای C-arm را ارتقا داده و نوع جدیدی از فلوئوروسکوپی با نام فلوئوروسکوپی مجازی [30] را تولید کنند.
منابع:
- Hofstetter R, Slomczykowski M, Sati M, Nolte LP. Fluoroscopy as an imaging means for computer-assisted surgical navigation. Computer Aided Surgery. 1999 Jan 1;4(2):65-76.
- Mahesh M. Fluoroscopy: patient radiation exposure issues. Radiographics. 2001 Jul;21(4):1033-45.
- Foley KT, Simon DA, Rampersaud YR. Virtual fluoroscopy. Operative Techniques in Orthopaedics. 2000 Jan 1;10(1):77-81.
- MacManus D, Murphy A, Bell D, et al. Fluoroscopy. Reference article, Radiopaedia.org (Accessed on 13 Mar 2023) https://doi.org/10.53347/rID-74253
سیتی اسکن
پس از اختراع آن توسط آقای گادفری هانسفیلد [31] در سال 1971، توموگرافی کامپیوتری [32] یا توموگرافی آگزیال کامپیوتری [33]، که یک مدالیته تصویربرداری بر پایه پرتوی ایکس است، به مدالیته محبوب در رنج وسیعی از تصویربرداریهای پزشکی و صنعتی تبدیل شد. در ابتدا سیتی اسکن به تصویربرداری آگزیال از مغز محدود بود، اما امروزه یک روش تصویربرداری سه بعدی از تمام نقاط بدن به حساب میآید.
 نمونهای از یک اسکنر توموگرافی کامپیوتری
نمونهای از یک اسکنر توموگرافی کامپیوتری
پروسه تصویربرداری در سیتی اسکن شامل محاسبه منحنی عبور پرتوی ایکس [34] از شی در تعداد زیادی نما میشود. این پروفایل با استفاده از یک آرایه از دتکتورها متشکل از 800-900 دتکتور که به شکل یک منحنی قرار گرفتهاند، انجام میشود. تیوب پرتوی ایکس و منحنی دتکتورها دور شی مورد نظر میچرخند و از نماهای مختلف تصویربرداری میکنند. امروزه دتکتورهای فلت پنل به طور گسترده در دستگاههای سیتی اسکن مورد استفاده قرار میگیرند. نسل جدید این دتکتورها، از یک لایه نازک مواد جاذب پرتوی ایکس مثل سیلیکون آمورفوس هیدروژنه [35] یا یک آرایه از المانها که با اکسید فلزی نیمههادی مکمل یکپارچه شدهاند [36]، ساخته میشود. ساختار مواد مورد استفاده در ساخت پنلهای دتکتور تعیین میکند که آیا دتکتور مبدل مستقیم یا غیر مستقیم پرتو است. در مقایسه با نسلهای قدیمی، فلت پنلها از مشکل بهمریختگی هندسی رنج نمیبرند، رنج دینامیک وسیعتری دارند و رزولوشن بالایی را در یک میدان دید [37] بزرگ فراهم میکنند. این باعث پوشش وسیعتری از محور z و در نتیجه ایجاد توانایی تصویربرداری یک ارگان در یک چرخش میشود. پروفایلهای عبور پرتو به دست آمده برای بازسازی ساختار داخلی شی مورد نظر به صورت یک تصویر آگزیال استفاده میشوند. یک تصویر سیتی اسکن معمول، یک ماتریس 512x512 است که هر درایه این ماتریس به نام پیکسل شناخته میشود. در طی پروسه تصویربرداری، مقدار هر یک از این پیکسلها مستقلا از ضرایب جذب بافت متناسب با آن پیکسل محاسبه میشود. پس از اینکه ماتریس ضرایب جذب پر شد، ضرایب با استفاده از فرمول زیر و در مقایسه با ضریب جذب آب در دمای اتاق به واحد هانسفید [38] تبدیل میشوند:

در این فرمول µ material ضریب جذب ماده یا بافت مورد نظر و µ water ضریب جذب آب در دمای محیط است.
با استفاده از این فرمول، چهار بافت اصلی بدن در مقیاس هانسفیلد مقادیر زیر را خواهند داشت:
هوا: 1000- واحد هانسفیلد
آب: 0 واحد هانسفیلد
استخوان متراکم: 1000+ واحد هانسفیلد
چربی: 60- تا 120- واحد هانسفیلد
 نمونهای از تصاویر سیتی اسکن مغز
نمونهای از تصاویر سیتی اسکن مغز
میکروسیتی
توموگرافی کامپیوتری میکروسکوپی یا میکروسیتی [39] در اوایل دهه 1980 ساخته شد. تکنولوژی مورد استفاده در میکروسیتی نشابه تکنولوژی مورد استفاده در سیتی اسکنهای معمولی است. بزرگترین تفاوت آنها در جزئیات مربوط به کیفیت تصویر، رزولوشن و حجم سه بعدی تصویربرداری شده در زمان یکسان است. از آنجا که سایز پیکسلها در یک تصویر میکروسیتی در مقیاس میکرومتر هستند، میتوان اطلاعات مهمی درباره ساختار و هندسه نمونهها به دست آورد. به دلیل ذات غیر مخرب میکروسیتی، نمونه تصویربرداری شده میتواند برای سایر آنالیزهای علمی نیز مورد استفاده شود. میکروسیتی یک متد سریع و قابل اعتماد برای بررسی ساختارهای مختلف در محیط in-vivo و in-vitro نیز شناخته میشود.
برخلاف سیتی اسکن معمول، دو ساختار در یک میکروسیتی قابل استفاده هستند. در اسکن نمونههایی مثل سرامیک، پلیمر، بیومتریال و به طور کلی نمونههای غیر زنده، نمونه دور یک محور فرضی میچرخد و سورس پرتو و گیرندههای تصویر ثابت هستند. این در حالی است که نمونههای زنده به صورت افقی و ثابت پوزیشندهی میشوند و سورس پرتو و گیرنده دور نمونه میچرخند.
 نمونهای از یک اسکنر میکرو سیتی ساخته شده توسط شرکت بهین نگاره (LOTUS-NDT)
نمونهای از یک اسکنر میکرو سیتی ساخته شده توسط شرکت بهین نگاره (LOTUS-NDT)
منابع:
- Dance DR, Christofides S, Maidment AD, McLean ID, Ng KH. Diagnostic radiology physics. International Atomic Energy Agency. 2014;299.
- Nadrljanski M, Foster T, Bell D, et al. Computed tomography. Reference article, Radiopaedia.org (Accessed on 14 Mar 2023) https://doi.org/10.53347/rID-9027
- Fahrig R, Jaffray DA, Sechopoulos I, Webster Stayman J. Flat-panel conebeam CT in the clinic: history and current state. Journal of medical imaging. 2021 Sep 1;8(5):052115-.
- Orhan K. Introduction to micro-CT imaging. Micro-computed Tomography (micro-CT) in Medicine and Engineering. 2020:1-5.
- Ritman EL. Current status of developments and applications of micro-CT. Annual review of biomedical engineering. 2011 Aug 15;13:531-52.
[1] Radiography
[2] Wilhelm Roentgen
[3] Tube housing
[4] Collimators
[5] attenuated
[6] Inherent filtration
[7] Screen-Film Radiography (SFR)
[8] Radiographic film
[9] Digital radiography
[10] Computed Radiography (CR)
[11] Photostimulable phosphor plate
[12] Barium halides
[13] Silver halides
[14] Digitized
[15] Flat panels
[16] Direct
[17] Indirect
[18] Amorphous silicon
[19] Selenium detectors
[20] Direct Digital Radiography (DDR)
[21] Mammography
[22] Breast
[23] Focal spot
[24] Fluoroscopy
[25] Pulsed
[26] Continuous
[27] Image intensifier
[28] Optical distributer
[29] Spot-film cameras
[30] Virtual fluoroscopy
[31] Godfrey Hounsfield
[32] Computed tomography (CT)
[33] Axial computed tomography
[34] X-ray transmission profile
[35] Hydrogenated amorphous silicon
[36] Integrated on a complementary metal-oxide-semiconductor (CMOS).
[37] Field of view
[38] Hounsfield unit
[39] Micro computed tomography (micro-CT)

.jpg)

